乳腺癌分子分型旨在为患者提供关于治疗和预后的个性化建议,免疫组化(IHC)是其主要技术手段,针对四种主要的分子标记物ER/PR/HER2/Ki-67,病理医生需要对IHC染色后的切片进行人工阅片,最终做出结果判断。
妈妈泰谱提供全新的、定量化、自动化的分子分型方法,旨在摆脱IHC人工阅片的主观性,使检测结果变得更加精准和客观,已有的FinHer试验回顾性分析、国际多中心一致性研究以及在中国的注册前临床等一系列研究中已经证明了其检测性能和分型价值。
2018年底举行的圣安东尼奥国际乳腺癌会议(SABCS),数问生物发表了妈妈泰谱与国内三甲医院合作完成的一项研究结果(P4-02-12),其中比较了妈妈泰谱与IHC高质量的人工阅片对四种标志物判断结果的一致性,再次彰显其可靠性和稳定性。
研究方法
试验回顾了院内2011年-2016年共269例样本,分别对四种标志物ESR1 / ER,PGR / PR,MKI67 / Ki-67和ERBB2 / HER2进行妈妈泰谱和IHC检测。
为了评估并尽可能消除IHC人工阅片带来的主观影响,试验同时邀请三位资深病理医生独立阅片,并选择结果判断一致(阳性 vs 阴性)的样本,最终和妈妈泰谱检测结果进行对比分析。
研究结果
1.样本筛选
将三位病理医师独立阅片的IHC结果进行筛选,得到ER, PR, HER2和Ki-67评估一致的样本,其中IHC评估HER2为2+的样本也被排除在外。同时剔除妈妈泰谱检测质量不合格的样本 (N=13),最终得到可以和IHC比较的样本,包括ESR1 vs. ER 240例;PGR vs. PR 236例;MKI67 vs. Ki-67 212例;ERBB2 vs. HER2 174例。
2.三位病理医生对IHC检测的阅片一致性
三位病理医生对于ER/PR/HER2的阅片一致性较好,其不一致率分别为5.9%,7.4%和4.1%,然而对于Ki-67的阅片差异则相对较大,不一致率达到了17.1%,其中判断结果的平均差值达到了11.3%,16%的样本Ki-67判断差值甚至超过20%。
3.妈妈泰谱和IHC三次阅片一致的样本比较
依据国际国内指南,IHC判断ER/PR阳性的界值为1%,判断HER2阳性的标准是3+,判断Ki-67阳性的界值为20%,此外,考虑到Ki-67目前在临界值状态的评估差异,以≥30%为阳性,≤14%为阴性进一步进行评估和对比。
妈妈泰谱检测结果均采用预先设定好的临界值。
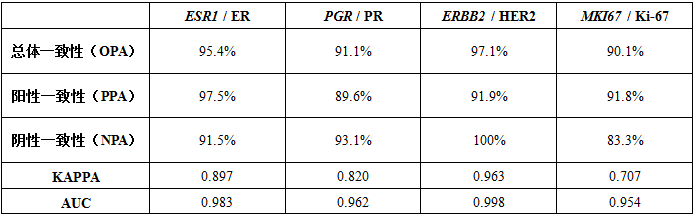
可以看出:
ESR1 / ER, PGR / PR:妈妈泰谱和IHC对于ESR1 / ER的判断总体一致性(OPA)超过95%,而两者对于PGR / PR的判断一致性相对较低,但OPA也有90%以上;
ERBB2 / HER2:妈妈泰谱和IHC对于ERBB2 / HER2的判断一致性较高,OPA达到97.1%;
MKI67 / Ki-67:在IHC以20%作为临界值时,两种方法检测的OPA达到了90.1%,而当IHC以≥30%为阳性,≤14%为阴性时,剔除14%~30%之间的样本后,OPA进一步提高到94.7%。
总结
首先,妈妈泰谱与通过具有CAP资质实验室的三位高水平的病理医生IHC阅片的一致性,证明该方法的可靠性和优越性,可以尽量避免真实世界中单人单次检测的误差,以及对患者治疗决策造成的影响;
其次,尽管病理医师们有着丰富的阅片经验,但对于Ki-67的判读仍有着一定的差异,缺乏稳定性与可靠性,实际上,目前国际国内也仍然没有建立Ki-67检测的指南和共识,一定程度上影响着临床治疗方案特别是化疗方案的制定,而这是妈妈泰谱检测方法学的优势所在。
总之,这项研究与之前的研究一起可以作为更多证据,表明妈妈泰谱可为乳腺癌患者的分子分型提供新型高效的解决方案。






.png)

